子宮体がんとは
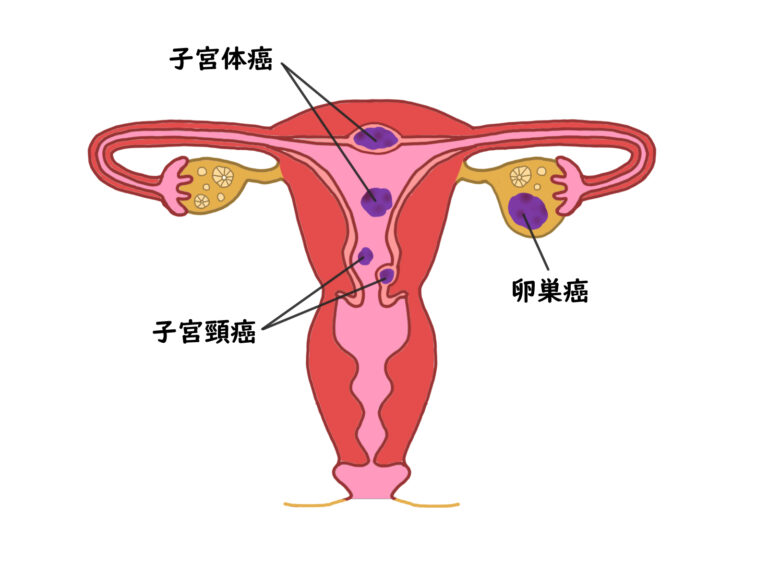 子宮体がんとは、子宮の体部(子宮筋層の内側を覆う子宮内膜)に発生するがんのことを指します。
子宮体がんとは、子宮の体部(子宮筋層の内側を覆う子宮内膜)に発生するがんのことを指します。
主な特徴は以下の通りです。
発生部位
子宮体部の内膜から発生します。
好発年齢
60歳代がピークです。
主なリスク因子
閉経後の肥満、糖尿病、お産の経験がない、乳がん術後のタモキシフェン内服など
初期症状
不正性器出血が最も多いですが、下腹部痛や貧血の症状もみられます。
診断
診断には、内膜組織の生検と画像検査(CT・MRI・超音波検査)が行われます。
治療
治療は、がんの進行程度により、手術、抗がん剤治療、ホルモン療法、放射線療法などが適切に組み合わされます。
早期発見が重要で、不正出血などの症状があれば、速やかに受診する必要があります。
定期的な検診も大切です。
生活習慣病の予防なども重要視されています。
子宮体がん検査の内容
子宮体がんの検査には、細胞診と組織診の2つの方法があります。
細胞診
- 子宮内膜から細胞をブラシで採取する検査
- 外来で簡単に行える
- 検体を顕微鏡で観察し、がん細胞や前がん病変(子宮内膜増殖症)の有無を調べる
- やや体への負荷が少ない分、がんを見落とす可能性もある
組織診
- 子宮内膜の一部を切除して組織を採取する検査
- 通常は麻酔なしで行われるが、局所麻酔を使用して行うこともできる
- がん細胞の有無だけでなく、組織の構造やグレード(重症度)を評価できる
- 診断精度が高いが、体への負荷がある
細胞診は簡便でスクリーニング検査として有用ですが、確定診断には組織診が必要です。
がんが疑われる場合は、組織診が推奨されますが、細胞診で経過観察となることもあります。
検査結果から、追加検査の要否や治療方針が決められます。
細胞診の検査方法
- 子宮の頸管を経由して、専用のブラシを子宮内に挿入します。
- 子宮の内膜をこすり、がん細胞や異常細胞を採取します。
- 採取した細胞をLBC溶液で回収し、染色後に顕微鏡で観察します。
子宮内膜細胞診検査は外来で簡便に行えます。比較的体の負担が少ない検査です。
組織診の検査方法
子宮内膜組織生検
子宮頸管から細い管(ピペット)を挿入し、子宮内膜の一部を吸引して採取します。
子宮鏡下生検
子宮鏡を子宮の中に挿入し、直視下で子宮内膜の一部分を採取します。
より正確な部位からピンポイントに生検することが可能です。
検査の痛み
子宮内膜細胞診と組織診はどちらも痛みや不快感を伴う可能性がありますが、その程度は個人差があります。
どちらの検査も事前に医師から十分な説明を受け、精神的に覚悟をしておくことが重要です。
できるだけ痛みを和らげるため、生理周期を考慮した良いタイミングを選んだり、検査前に痛み止めや局所麻酔、静脈麻酔などで痛みを抑えることもあります。
検査後の子宮の痛みや出血にも注意が必要です。強い痛みが持続する場合は、速やかに医師に相談してください。
子宮内膜細胞診
子宮頸管から専用のブラシを挿入するため、軽い痛みや圧迫感を感じる方がいます。
処置自体は数分で終わりますが、痛みに弱い方は我慢が必要かもしれません。
生理痛やお産を経験した方など痛みに慣れている方は、比較的耐えられる痛み程度と感じる場合が多いようです。
子宮内膜組織診
器具を子宮の中に挿入するため、緊張することにより子宮の筋肉がかたくなることがあります。
そのため、「陣痛のような痛み」を感じる人が多くいます。
処置の時の痛みに加え、検査の後も数時間は子宮の痛みが続く可能性があります。
検査が必要な方
特に40歳以上で上記のリスクがある場合は、積極的に検査を受けることが推奨されています。
一方、年齢がお若い方で症状がない場合は、検査を行う必要性は低くなります。
不正出血
閉経前の不規則な出血や閉経後の出血が見られる場合には子宮内膜増殖症や子宮体がんを疑い検査をします。
不正出血は子宮体がんの最も一般的な初期症状です。
タモキシフェンの内服
乳がんの治療薬のタモキシフェンを内服している方は、子宮内膜増殖症や子宮体がんのリスクが高まります。
そのため、タモキシフェンを内服中の方は定期的な子宮体がんの検査が必要になります。
子宮内膜肥厚
超音波検査で子宮の内部が厚くなっている場合には、子宮体癌の検査が必要になります。
内膜細胞診の異常
定期検診の際に細胞診で異常が疑われた方や、スクリーニングの細胞診で、がん細胞や異常細胞が検出された場合には詳しく検査を行う必要があります。
子宮体がんの既往歴
子宮体がんの既往がある方は、再発リスクが高いため、経過観察として定期的な検査が必要です。
検査後の注意点
出血
検査後に少量の出血が数日間続くことがあります。
過度の出血がある場合は医療機関へ連絡しましょう。
痛み
子宮収縮により検査後数時間は痛みが続く可能性があります。
症状が強い場合は痛み止めを服用して下さい。
激しい痛みが持続する場合は医療機関を受診しましょう。
感染症予防
検査による子宮内膜の損傷から感染のリスクがあるため注意が必要です。
性行為は一時的に控えるようにしましょう。
発熱や下腹部痛などの症状があれば医療機関を受診しましょう。
日常生活
日常生活に制限はほとんどありません。
入浴は翌日から可能ですが、過度に温めすぎないように注意しましょう。
検査後は自覚症状に注意を払い、感染症などの合併症予防に努めることが大切です。
検査と治療にかかる費用の目安
| 内容 | 料金 |
|---|---|
| 初診料 | 890円 |
| 再診料 | 380円 |
| 内膜細胞診 | 1,950円 |
| 内膜組織診 | 4,080円 |